The Conversation / Reuters.- La reciente aparición de nuevas variantes de SARS-CoV-2 (el coronavirus que causa infecciones por Covid-19), que pueden estar asociadas con una mayor transmisión del virus y la gravedad de la enfermedad, ha planteado dudas sobre la naturaleza y las tasas de mutaciones en los virus.
Las respuestas a estas preguntas guiarán potencialmente las decisiones de salud pública. Sin embargo, también es importante que las personas las comprendan para evitar un posible pánico.
Éstos son algunos de los conceptos básicos.
Todos los organismos, incluidos los virus, tienen genomas: estos son su herencia genética. Todas las células tienen genomas hechos de hebras de ácido desoxirribonucleico (ADN). Los virus, por otro lado, pueden tener genomas hechos de cadenas de nucleótidos de ADN o de ácido ribonucleico (ARN).
Las mutaciones en los genomas de virus y células (sustituciones, adiciones o deleciones en el ADN celular y las secuencias de ADN o ARN viral) ocurren continuamente. Esto puede suceder como resultado de errores de replicación, donde la copia del genoma por parte de la maquinaria de replicación molecular introduce cambios inadvertidamente, o debido a los efectos de sustancias químicas o radiación.
Las tasas de mutación varían entre los diferentes tipos de virus y entre virus y células. Los virus en general mutan más rápido que los genomas del hospedador y los virus de ARN generalmente mutan más rápido que los virus de ADN.
Esto se debe en gran parte a que la maquinaria de replicación del virus de ARN generalmente no tiene una capacidad de corrección de errores, como todas las demás células y la mayoría de los virus de ADN. Por ejemplo, los virus de la influenza que causan la influenza estacional tienen una tasa de error de 0.5 posiciones de nucleótidos por genoma por infección celular. Esto significa que las mutaciones se acumulan rápidamente a medida que el virus se multiplica en una persona.
Pero el SARS-CoV-2 y otros coronavirus son una excepción a la regla. Mutan al menos 4 veces más lentamente que la influenza.
Muchas mutaciones en los genomas virales son silenciosas: no alteran la función del virus de ninguna manera y no producen cambios en la gravedad de la enfermedad ni en las respuestas inmunitarias. De los que no son silenciosos, muchos son dañinos para las funciones del virus y dan como resultado virus inviables y, por lo tanto, no sobreviven a una nueva generación de virus.
Lee también: Así tomó acción la industria farmacéutica ante desabasto de medicamentos en pandemia
Ocasionalmente, una mutación le dará al virus una mejor oportunidad de sobrevivir y reproducirse, y dará como resultado un nuevo linaje. Resulta pertinente destacar que solo se acumularon de 4 a 10 mutaciones para los virus del SARS-CoV-2 que infectaron a personas en los EU A mediados de 2020, en comparación con el virus original encontrado en Wuhan meses antes: por lo tanto, solo una pequeña proporción de los 24 las posibles mutaciones en esta secuencia han producido un mutante viable.
Una acumulación de mutaciones que alteren significativamente las propiedades de un linaje de virus sería una nueva variante. Las variantes del SARS-CoV-2 que se encuentran en el Reino Unido, Sudáfrica y Brasil, más bien denominadas variantes B.1.1.7, B.1.135 y P.1, son ejemplos. Se informa que todos tienen tasas de transmisión significativamente más altas que los linajes anteriores.
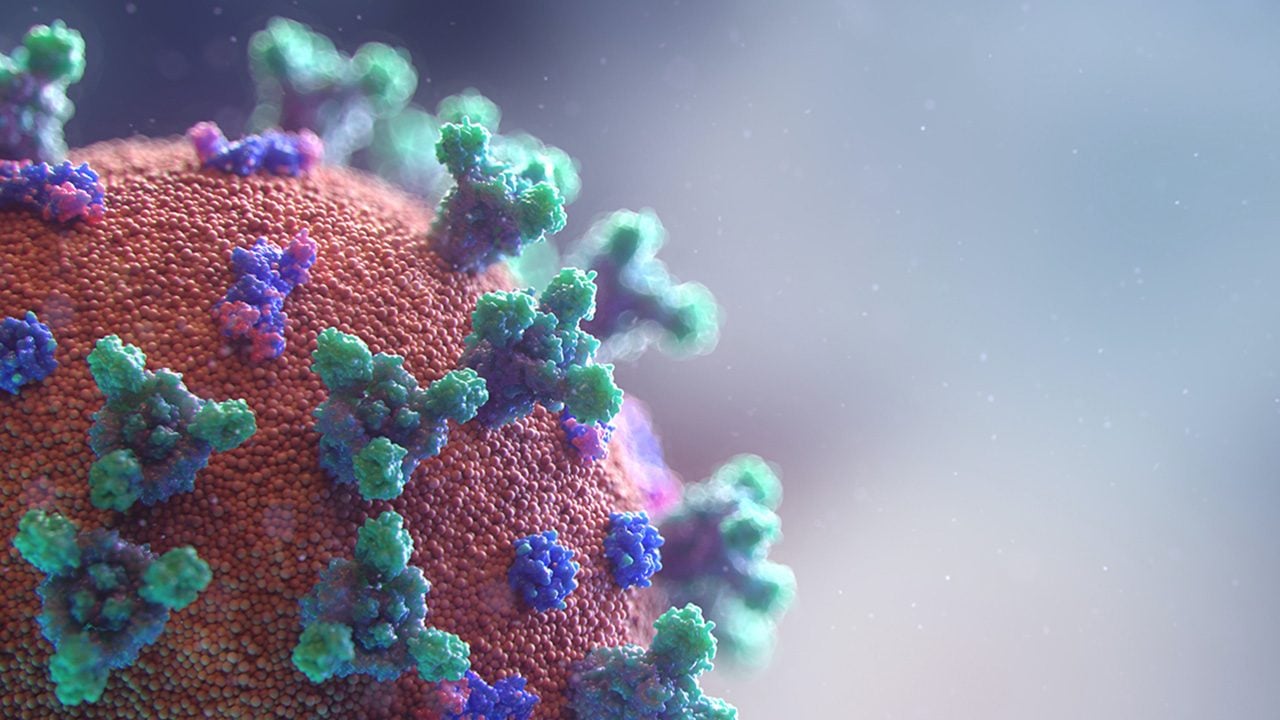
Cuando el virus SARS-CoV-2 ingresa al huésped humano, generalmente en gotas líquidas o aerosoles al toser o estornudar, el virus se adhiere a través de su proteína S de superficie a la ACE2 humana en las superficies celulares, como una llave que encaja en una cerradura.
Los “receptores” ACE2 están presentes en prácticamente todos los tipos de células humanas. Pero son especialmente comunes en las células de la nariz y la garganta humanas.
Luego, el genoma viral ingresa a la célula y la secuestra para hacer múltiples copias de sí mismo y luego se propaga. Las mutaciones que provocan cambios de dos aminoácidos en la proteína S de la variante B.1.135 (E484K y N501Y) hacen que el virus se una de forma significativamente más eficaz a los receptores ACE2 humanos.
Esto significa que esta y otras variantes similares pueden propagarse de manera más rápida y eficiente dentro de la población huésped humana.
La infección inicial de los seres humanos ocurre en el tracto respiratorio superior y los primeros síntomas son generalmente de una infección respiratoria. Sin embargo, es cada vez más obvio que el SARS-CoV-2 es un virus sistémico. Esto significa que también puede infectar y dañar los tejidos intestinales y urogenitales, las células del sistema nervioso central y las células endoteliales de los vasos sanguíneos menores, provocando problemas de coagulación e incluso accidentes cerebrovasculares.
Dos cuestiones sobre las nuevas variantes están causando preocupación mundial: ¿causarán una enfermedad más grave? ¿Serán más resistentes a las vacunas anti-Covid-19 que salgan al mercado?
El gobierno británico y otros afirman que la variante B.1.1.7 “puede ser más mortal”. La variante B1.135 encontrada primero en Sudáfrica aparentemente no es más severa.
La cuestión de la inmunidad es compleja. Las infecciones naturales conducen a amplias respuestas inmunitarias celulares y de anticuerpos que se dirigen a muchas partes del virus. Pero la mayoría de las vacunas contra el SARS-CoV-2 estimulan respuestas que se dirigen solo a la proteína S: esto ha generado la preocupación de que las nuevas variantes puedan escapar a estas respuestas inmunes “estrechas”.
Prueba aparente de esto es la revelación de que la vacuna AstraZeneca, que es la primera en llegar a Sudáfrica, y que estaba programada para ser utilizada en trabajadores de la salud de primera línea, tiene poca eficacia para prevenir el Covid-19 leve o moderado causado por B.1.135 variante.
Es tranquilizador que haya poca evidencia de que cualquiera de los cambios catalogados hasta ahora en la proteína S afecte la eficacia de la mayoría de las otras vacunas actuales, a pesar de la exageración generada por el trabajo in vitro con anticuerpos monoclonales fabricados en laboratorio.
De hecho, existe evidencia de que la eficacia de las vacunas de ARNm de Pfizer / BioNTech y Moderna y de adenovirus de Johnson & Johnson no se ven significativamente afectadas. Esto se debe a que todavía hay muchos epítopos, o sitios de unión, de anticuerpos en la proteína S o RBD que no se ven afectados por mutaciones conocidas.
También es posible rediseñar rápidamente las vacunas de ARNm para contrarrestar cualquier amenaza. Una recomendación reciente alentadora fue que la vacuna basada en adenovirus de una sola inyección de Johnson & Johnson sería buena para controlar los brotes, mientras que la vacuna basada en proteínas de Novavax podría brindar una mejor protección general.
Es muy probable que haya nuevas variantes de SARS-CoV-2 en un futuro próximo. De hecho, es muy probable que ya estén circulando nuevas variantes en la población humana, pero aún no se han detectado mediante vigilancia genómica. La vigilancia es fuerte en algunos países, como el Reino Unido y Sudáfrica, pero es muy limitada en otros, incluida la mayoría de los países de África.
Lo que es preocupante es que ahora sabemos que las proteínas S de los coronavirus que causan el resfriado común estacional evolucionan para evitar las respuestas inmunes del huésped, tal como lo hacen los virus de la influenza, lo que hace que las personas contraigan estos virus individuales cada tres años aproximadamente. Esto significa que es posible que las vacunas contra el SARS-CoV-2 deban cambiarse con regularidad, al igual que las vacunas contra la influenza.
¿Es probable que ocurran otras mutaciones funcionales? por ejemplo, mutaciones que pueden incrementar la patogenicidad del virus, ya que han aumentado su transmisibilidad?
La respuesta es que simplemente no sabemos si las nuevas mutaciones harán que el virus sea más peligroso o se transmita fácilmente. Pero la evidencia de la historia de algunos virus conocidos del resfriado común humano puede ser informativa. Los resfriados son causados por varios virus diferentes, los más comunes son los numerosos rinovirus. Estos han sido residentes permanentes en la población humana durante muchos siglos y resurgen anualmente como epidemias estacionales.
Sin embargo, a pesar de esto, no hay evidencia de un empeoramiento de la patología. De hecho, los cuatro coronavirus que también causan el resfriado común pueden haber causado originalmente una enfermedad mucho más grave, antes de volverse endémicos y estacionales.
Se espera sinceramente que el Covid-19 siga la misma ruta.
Autores:
Ed Rybicki
Director de la Unidad de Investigación de Biopharming y miembro del Instituto de Enfermedades Infecciosas y Medicina Molecular, Universidad de Ciudad del Cabo.
Anna-Lise Williamson
Catedrático de vacunación del Instituto de Enfermedades Infecciosas y Medicina Molecular, Universidad de Ciudad del Cabo.
Don Cowan
Director del Instituto de Investigaciones Genómicas, director del Centro de Ecología y Genómica Microbiana, Universidad de Pretoria.
Stephanie G. Burton
Profesor de Bioquímica, Genética y Microbiología y profesor de Future Africa, Universidad de Pretoria.
Síguenos en Google Noticias para mantenerte siempre informado